在2016年11月12日北京国际远程医疗峰会上的演讲:

近年来,随着以互联网为代表的信息技术的日益普及,远程医学得到了快速的发展。根据WHO对144个成员国的调查,60%以上的国家已经开展了远程医学服务,并在缓解边远地区人民看病难、看病贵的问题,提升医疗服务的公平性、可及性方面发挥了重要作用。
11月12日,由北京医院协会医院远程医学管理专业委员会与中关村医疗器械产业技术创新联盟共同主办的BITS 2016北京国际远程医学高峰论坛在北京举行。共吸引来自国内外政府部门、行业协会、科研院所、医院等机构近千余人参加。承蒙组委会邀请,我在大会上做了“医保,远程医疗的刹车板还是助推剂”的主旨演讲。 本文是根据此演讲整理而成。
虽然一般认为远程医疗可以追溯到1969年开始采用的远距离心电监护。但直到1986年美国才首创了第一套商业化的远程医疗系统,将麻省和弗罗里达的两个医疗中心连接起来。因此严格地讲,美国的现代远程医疗也不过三十年的历史。
那么如何定义远程医疗? 不同国家,甚至同一个国家,有着不同的版本。 我比较认可的远程医疗定义是这样的“通过电子网络和设备将医疗诊治信息在不同的地点之间交换以达到了解和改善患者健康状况”。 也就是说远程医疗的核心是医疗,其目的的诊断和医治患者;远程是现象,而电子网络和设备则是工具和媒介。
一个远程医疗系统至少要包括远程诊断(Remote Diagnosis), 专家会诊 (Consultation of Specialists), 信息服务 (Information Services),在线检查 (Online Examination)和远程学习 (Remote Studying)等主要组成部分。
决定远程医疗发展的规模和速度的因素很多。 对大多数局外人而言,提起远程医疗,他们首先想到的是现代科技。这并没有错。网络互联网的飞速发展,从3G到4G, 甚至将要诞生的5G, 加上个人电脑和几乎人手一机的智能手机,五花八门的可穿戴设备等等,以及价值不等的便携式远程医疗车,使得远程医疗不再局限于医院诊所,而是走进社区街道甚至企业家庭。 高速安全的网络和相应的软件将远程医疗从电子病历分享发展到电子数据影像快速传递,直到医生患者通过高清视频同步互动,极大地提升了远程医疗的人性化和诊疗质量。 但美国,德国等的经验教训还告诉我们,政府的政策法规,医保机构的覆盖和给付,医务人员和患者对远程医疗的态度和接受程度也同样影响和决定了远程医疗的发展规模和进展。
在美国有相当长的一段时间,远程医疗是不被重视,甚至是被排斥和敌视的。 不少的州早期将远程医疗视为非法的医疗行为。 美国医生协会也对其成员参与远程医疗做出苛刻的限制。
值得欣慰的是,经过多年的努力,美国近年来在远程医疗方面取得了不少进展。目前已有47个州明确地为远程医疗开了绿灯,超过半数的州立法强制要求医保公司覆盖和支付远程医疗服务。美国医生协会(AMA)在今年二月正式表态支持美国国会立法将远程医疗纳入Connect For Health Act (联结健康法案),在今年六月又正式发布了医生远程医疗伦理道德,并鼓励在校医学生接受远程医疗的有关教育。
在这些努力中,无疑那些远程医疗专业机构是重要的推手。但美国医疗产业大环境的变化,也从根本上影响了政府,医保,和社会大众对远程医疗的认可和接受。
美国的医疗开支高达GDP的17.5%,人均近万美元。 一个四口之家的医疗保险年费也接近两万美元。而即使如此昂贵,美国患者在需要看病时,他们往往要经历所谓的“20, 2,20”周期。 这是指在非急诊情形下,患者需要提前20天预约自己的医生,在看医生当日,还要花费2小时的时间开车和在医生诊所等待,而最终看医生的时间是20分钟。
美国远程医疗初期的成功主要是应用于急症。 1999年,远程卒中会诊(telestroke)经远程医疗引人医疗服务领域,通过由神经专科医生对边远地区急诊科的卒中患者进行视频会诊,使得边远地区的患者能非常及时地(黄金时间三小时内)在当地医院急诊科获得非常有效的溶栓治疗。在短短15年的时间里,“远程卒中会诊”在美国边远地区就已经成为主流。在美国,目前为急性卒中患者提供诊疗的大部分医生不是来自大的医疗中心而是来自远程医疗公司。
而现在人们对远程医疗对许多慢性疾 病诊疗的兴趣正在迅速崛起。在美国,有1.4亿人患有慢性的疾病,其花费额占据了美国医疗总费用的80%。未来远程医疗模式会发展成一个包括来自远程监控的数据,患者教育和由医生、护士、治疗师和社会工作者参与的频繁的线上和面对面的医疗服务。这些远程监控的数据是经过使用可穿戴式传感器和可移动的诊断系统(例如心电图)而获得。
随着越来越多的可用的宽 带和便携式诊断技术,远程医疗服务能快速地运用到患者的家中。对于有慢性疾病的患者(包括居家的200万老年人)来说,以患者为中心的医疗之家将会越来越多地成为患者真正的家。随着在家里或者是在救护车使用视频的增多,甚至对急性病症的医疗也可能从急诊科搬到患者的门前或者卧室里。在社区诊所或者家里通过电子设备为人们提供医疗服务。
美国的远程医疗投资环境也进一步优化,吸引了可观的资金。 2014年在美国的数字医疗总投资的40亿美元中,远程医疗增长最快,接近3亿美元。 其中,主要的第三方远程医疗公司如Grand Rounds, Teladoc, Best Doctors 和 Doctors on Demand 的融资额都达到了数千万到上亿美元。
总结起来,美国远程医疗的三大趋势是:1)通过扩大医疗服务的覆盖面,使远程医疗得以广泛应用以方便就医并最终降低医疗成本;2)远程医疗从应对急重症扩展到也包括处理发作性的和慢性的疾病;3)远程医疗从医院和诊所走到家庭和可移动医疗设备的运用上。
但我要特别指出的是,虽然远程医疗近几年在美国进步很快,也有上千万美国民众不同程度地尝试过远程医疗,但远程医疗在美国目前只占全部诊疗行为的0.1%, 离其在二十年后达到20%的大目标还有很长很艰难的一段路要走。
要谈远程医疗和医保的关系,首先还要重提一下医生,医院,和医保这个健三角。 这个健三角的稳定直接影响到整个医疗服务领域。 在这个三角中,医生是主导,医院是平台,医保则是杠杆。刚刚卫计委法规司的张司长也提到,目前中国还是医院一家独大,医生还是“单位人”,而非“职业人”。 因此在中国这个健三角目前是畸形的,或者说基本不存在。
就像医保在整个医疗服务体系中所起的作用一样,医保对远程医疗的作用举足轻重。 医保可以是远程医疗的助推剂,也可以是刹车板。 中国有句老话叫“兵马未动,粮草先行”。 如果把远程医疗比喻成一场战役,医院,医疗点是战场,医务人员是冲锋陷阵的战士,各种技术设备是轻重武器,那么医保就是粮草,是后勤保障。
在美国很长一段时期,缺乏医保覆盖和给付束缚和阻碍了远程医疗的发展。这个局面有所改善,但仍不尽人意。
我们知道美国的医保主要分三大块:联邦政府管辖的用于65岁以上老年人的医疗照顾(Medicare), 联邦和各州政府共办的用于低收入贫困人群的医疗补助(Medicaid),和绝大多数就业成年人所使用的商业医保。
在远程医疗上,医疗照顾(Medicare))是最为保守的。 它仍然在患者居住地和接受远程医疗服务地点这两方面实行极为严格的管制。规定只有联邦政府划定的医疗资源贫乏和偏远地区的老年人才可以使用远程医疗服务,而接受服务的地点必须是在医院或诊所。在这种近乎苛刻的规定下,难怪2012年在高达六千亿美元的医疗照顾支出中,用在远程医疗的只有区区五百万美元。
在医疗补助(Medicaid)方面,几乎各个州都覆盖了远程医疗服务。
在美国医保占主导地位的商业医保在法规(美国有29个州立法强制商业医保涵盖远程医疗服务)和雇主(2016年有74% 美国雇主表示愿意为员工提供远程医疗保险)的压力下,近年来加大了对远程医疗的重视。但目前并没有一个统一的标准和模式,这些商业医保公司往往是根据自己的理解和商业价值来制定覆盖条款和给付额度,并通过和第三方远程医保机构签约来提供服务。

当然除了法规和雇主的压力,商业医保公司也通过不同的试点而看到了远程医疗能给他们带来的益处。 根据凯撒集团(Kaiser Permanente)和Adventist系统对参与远程医疗试点的医生和患者所进行的调查,经过远程医疗诊治过的患者只有4%需要进一步到医生诊所或医院接受面对面的诊治,参与的医生和患者总体满意率都超过了90%。 而最令人鼓舞的是100%的参与者都愿意向家人和朋友推荐远程医疗。
而从商业医保公司最关心的成本上看,相比每次750美元一次的急诊(ER)服务,140美元的紧急诊疗中心(Urgent Care)服务,和95美元的家庭医生服务,远程医疗的成本可以控制在50美元以下 (有数字指出,每次远程医疗服务可替商业医保公司平均节约126美元)。
目前大多数美国商业医保公司意识到了,远程医疗是一个不可阻挡的潮流,远程医疗可以帮助医保公司控制成本,同时也改善了医保公司为保户提供的服务,同时也是医保市场竞争中的一个手段。
美国大型商业医保公司如Kaiser Permanente, Anthem Blue Cross, Aetna, Cigna, United Health 都在这几年划定了各自的远程医疗覆盖人群和项目。 我原来工作过的加州蓝盾(Blue Shield of CA)经过多年的论证,也终于要在明年通过第三方为部分保户提供全天候的电话或视频医疗咨询服务。
根据美国的,和刚刚听到的德国同行介绍的德国的经验和教训,我希望中国的医保要取长补短,做远程医疗的助推剂。我建议从以下几方面入手:
首先,医保要促进远程医疗,最重要的就是要将远程医疗纳入保险项目之中。如果医保不覆盖,完全靠患者自费,那么远程医疗就只能服务那些有经济实力的患者,无法做大。
其次,在纳入医保覆盖后,远程医疗服务给付价格要合理。美国的调查表明,62%的受访者认为远程医疗服务价格要明显低于面对面的服务才会有吸引力。 也就是说,再先进的人工现实(AR)和虚拟现实(VR),还是比不上看得见,摸得着的直接面对面。
另外,在价格之外,患者可能更重视他们的自付额。 事实证明在美国符合条件的保户远程医疗的使用率是直接和每次就诊时的自付额成反比的。在自付额是20美元时,只用5%的保户愿意使用远程医疗,而当他们的自付额降为0时,远程医疗的使用率就提高到了25%。
另外在技术和医务人员方面,医保机构也要起到导向,调节和监督作用。
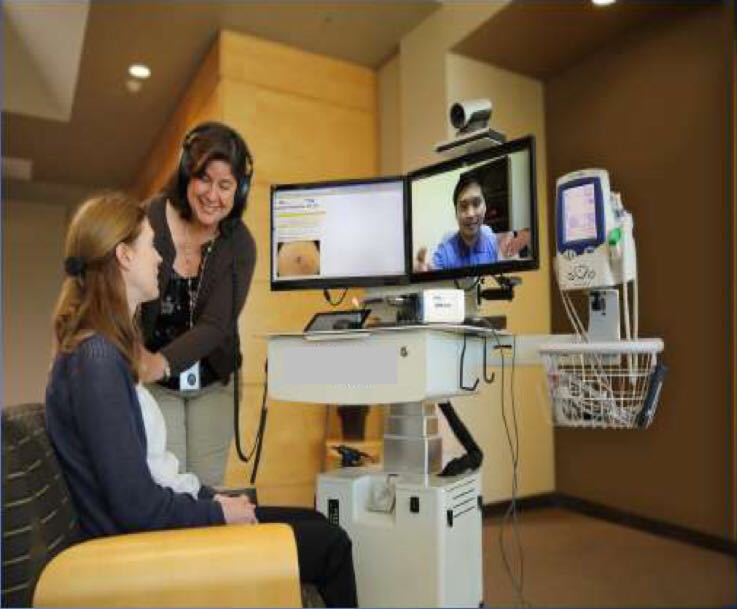
采用同步视频技术,以双屏幕同时允许医生一边面对患者,一边可以查看患者病历,化验结果和影像诊断的手段已经成为远程医疗的趋势。那种配备高清晰镜头,电子听诊器,电子耳镜和眼底镜和其他专科设备的便携式远程医疗车也受到了越来越多的关注。
在医务人员方面,要理解和尊重这样一个事实,不是每个医生都愿意通过远程医疗来服务患者,也不是每个愿意参与的医生都是一个好的远程医疗医生。 在确保对医生行医资质的严格审核的前提下,还要对参与医生们进行远程医疗有关的人际交流训练和远程医疗设备操作训练。
医保机构也要了解远程医疗的局限性。 根据美国远程医疗协会的统计,这十类常见病症最适于远程医疗诊治,并且效果良好。这些病症是:鼻窦问题,泌尿道感染,红眼,支气管炎,上呼吸道感染,鼻塞,重复性过敏,流感,咳嗽,耳道感染。
归纳起来,就是 1)将远程医疗纳入国家医保的覆盖范畴,2)鼓励商业医保增加远程医疗项目,3)制定远程医疗服务的适当价格和减免患者自付额,4)对远程医疗服务项目,第三方机构和技术设备设立标准和规范
结语:远程医疗可以跨地区,跨时区,跨国境,甚至跨星际(我在报上看到中国的天地远程医疗会诊首战告捷的消息), 其发展有利于改善民众就医需求,前景广大。希望中国决策者能从各国远程医疗进程中存在的问题和面临的挑战中找到契机,从而让中国的远程医疗在高起点的基础上,迅速进入快行线。 让我们共同努力,创造远程医疗更加辉煌的未来。
上一篇:北京国际远程医学高峰论坛
下一篇:理性看待天价账单
扫一扫
点赞。